-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaGenderová problematika očkování proti HPV
Datum publikace: 15. 6. 2015
Anotace
Lidské papilomaviry (HPV) jsou nejvýznamnějším příčinným faktorem vzniku karcinomu děložního hrdla, ale i dalších maligních i benigních lézí ženského i mužského genitálu a částečně i dalších oblastí přechodu dlaždicového a cylindrického epitelu (skvamokolumnární junkce). Zabránění získání této infekce je pak ve svém důsledku primární prevencí všech těchto lézí včetně karcinomu děložního hrdla.
Přenosu a infikování HPV šlo donedávna zabránit pouze sexuální abstinencí a bariérovými kontracepčními pomůckami s vědomím toho, že viry jsou přenosné i při nekoitálních aktivitách.
Úvod
Zavedení vakcinace proti lidským papilomavirům (HPV) do praxe v roce 2006 přineslo obecné zvýšení zájmu o tuto pohlavně přenosnou infekci. I odborná veřejnost si HPV infekce spojuje zejména s karcinomem děložního hrdla, a tedy se zdravím žen.
Také muži se však začali o HPV zajímat. Někteří ochranitelsky kvůli onemocnění svých partnerek, jiní z obavy před nákazou a jejími důsledky. Na stránkách HPV College a HPV Guide narůstá ze strany mužů počet dotazů. Týkají se možného přenosu infekce, její léčby a jejích důsledků. Poněkud chybně se muži málo ptají na možnost prevence v domnění, že jedinou cestou jsou pravidla bezpečného sexu.
Přitom v SPC kvadrivalentní vakcíny Silgard by zjistili (mimo jiné), že je „očkovací látka k použití od věku 9 let v prevenci: … premaligních análních lézí, análních karcinomů v příčinné souvislosti s jistými onkogenními typy HPV, bradavic genitálu. Tato indikace je založena na průkazu účinnosti přípravku u mužů ve věku 16–26 let a na průkazu imunogenity přípravku u dětí ve věku 9–15 let a dospívajících“.
Historie HPV ve zkratce
Od objevení lidského papilomaviru (HPV) v roce 1907 uplynulo více než půl století, než bylo v letech 1974–1984 prokázáno prof. Haraldem zur Hausenem kauzální spojení mezi HPV infekcí a karcinomem děložního hrdla, za což v roce 2008 získal Nobelovu cenu. Znalost zmíněné kauzální souvislosti byla podkladem k vývoji vakcín proti HPV, které byly v roce 2006 (kvadrivalentní vakcína Silgard) a 2007 (bivalentní vakcína Cervarix) uvedeny do klinického užívání, a k doporučení WHO případný nově zakládaný screening karcinomu děložního hrdla opřít o detekci přítomnosti HPV.
High risk (HR) typů HPV jsou druhým nejvýznamnějším známým lidským kancerogenem po tabákovém kouři. Jsou ve vysokém procentu nalézány i v dalších nádorech, a to nejen u žen (tab. 1).
Tabulka 1: Výskyt HPV v nádorech
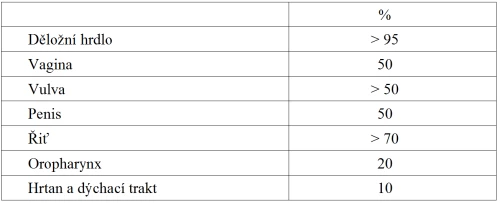
Muži jsou nejen přenašeči této nejčastější pohlavně přenosné infekce, ale i její obětí. Nízkorizikové typy (LR) stejnou měrou postihují muže i ženy s celkem 30 milióny případů genitálních bradavic ročně a způsobují také rekurentní respirační papilomatózu. HR typy stojí ročně za 11 000 případy karcinomů penisu, významně se podílejí i na karcinomu řiti a karcinomech hlavy a krku [1].
Lidské papilomaviry (HPV)
Papilomaviry jsou tvořeny dvoušroubovicí DNA, která kóduje až 8 časných (E) a 2 pozdní (L) proteiny, které se skládají do virové kapsidy. Z pohledu lidského zdraví má význam 40 typů, které infikují epitel kůže a sliznic, zejména anogenitální oblasti. Dle onkogenního potenciálu se dělí na vysoce rizikové (HR) a nízce rizikové (LR; tab 2).
Tabulka 2: Maligní potenciál HPV virů

Nejvnímavější k infekci je oblast přechodu dlaždicového a cylindrického epitelu (děložní hrdlo, anus, pharynx), kde viry napadají nezralé keratinocyty, ke kterým pronikají přes mikrotraumata.
Přenos je prakticky výhradně sexuálním stykem, méně často z matky na dítě či pouhým kožním kontaktem.
Jedná se o nejčastější pohlavně přenosnou infekci s celoživotním rizikem infekce až 70 %, při prevalenci 14–40 % s maximem mezi 18. a 25. rokem. Naštěstí u 80 % infikovaných dochází k vymizení infekce. Za měsíc po infekci se aktivuje nejprve buněčná a později protilátková imunita, která se však vyvíjí pouze u 54–69 % infikovaných. Perzistující (přetrvávající) infekce je spojena s klinickými projevy typickými pro jednotlivé skupiny HPV.
LR HPV se projevují genitálními bradavicemi a laryngeálními papilomy (rekurentní respirační papilomatóza, RRP). Z nich více než 90 % je spojeno s typy 6 a 11, které současně způsobují 10 % CIN I (cervikální intraepiteliální neoplazie).
HR HPV za současného působení dalších rizikových faktorů (časné koitarché, promiskuita, kouření, multiparita, dlouhodobé užívání hormonální antikoncepce, další sexuálně přenosné choroby) vedou k rozvoji karcinomu děložního hrdla.
Genitální bradavice (kondylomata)
Genitální bradavice jsou ve více než 90 % způsobovány LR HPV typu 6 a 11. Jejich prevalence v populaci se pohybuje kolem 1% [2] s mírným trvalým nárůstem [3]. Přestože se jedná o benigní onemocnění, má kvůli významné tendenci k rekurenci významný vliv na kvalitu života pacientů. Náklady na léčbu genitálních bradavic v Anglii [4] jsou považovány za jeden z důvodů změny zvolené vakcíny v plošném očkování proti HPV ve Velké Británii v roce 2012 z bivalentní na kvadrivalentní.
Kvadrivalentní vakcína je určena k aplikaci dívkám a ženám ve věku 9–45 let a chlapcům a mužům ve věku 9–26 let. Vykazuje 100% (95% CI = 92–100) účinnost proti kondylomatům způsobeným typy HPV 6 a 11 v HPV naivní populaci při dodržení očkovacího protokolu a 76% (95% CI = 61–86) účinnost v běžné populaci [5].
Při dostatečném pokrytí cílové populace dívek samozřejmě z tohoto očkování profitují i heterosexuální muži, jak ukazují data z Austrálie [6]. Tam byl v roce 2007 zahájen školní očkovací program pro dívky ve věku 12–13 let, do konce roku 2009 se mohly zdarma očkovat kvadrivalentní vakcínou také dívky ve věku 13–18 let a v komunitním systému i ženy ve věku 18–26 let. Bylo dosaženo pokrytí 83 % cílové populace. Již po roce od zahájení očkování byl sledován významný pokles případů genitálních bradavic nejen u dívek, ale i u heterosexuálních mužů (graf. 1), vedoucí až k praktickému vymizení genitálních bradavic u očkovaných žen po 3 letech od zahájení očkování (tab. 3) [7].
Graf 1: Vývoj incidence genitálních bradavic v Melbourne Sexual Health Centre

Tabulka 3: Pokles prevalence genitálních bradavic v australské populaci: srovnání období 2004 – 2006 a 2007 – 2011

Rekurentní respirační papilomatóza (RRP)
Benigní papilomy dýchacích cest ve formě rekurentní respirační papilomatózy jsou prakticky 100% spojovány s infekcí HPV 6 a 11. Za důsledek peripartální a perinatální infekce je považována forma JORP (juvenilie-onset recurrent respiratory papillomatosis) s maximem výskytu ve věku 2–4 roky s incidencí 4,3 případu na 100 000, druhý vrchol výskytu ve formě AORRP (adult-onset recurrent respiratory papillomatosis) u jedinců ve věku 20–40 let je spojován s infekcí při orálním sexu [8]. U dětí se onemocnění projevuje stridorem, dušností, poruchami polykání a kašlem. U dospělých dominuje chrapot. Léčbou volby je chirurgické odstranění. Adjuvantně jsou podávána antivirotika a interferony. Tendence k rekurenci je vysoká.
Vzhledem k neuspokojivému spektru léčby doporučují někteří autoři očkování proti HPV 6 a 11 v prevenci RRP, a to i po ošetření lézí [9].
Nádory hlavy a krku
V těchto nádorech je sice zastoupení HPV zejména typu 16 již jen asi 20%, ale přesto je očkování proti HPV jednou z mála možných cest primární prevence. Ostatně recentní studie prokazují HPV v daleko vyšším procentu. Incidence nádorů hlavy a krku u mužů je 19 případů na 100 000, u žen jen kolem 6. Nejčastější jsou nádory hlasivek (25 %) a tonzil (10 %).
Vysoký počet sexuálních partnerů pro vaginální (26 a více, odds ratio [OR] 3,1) i orální (více než 6, OR 3,4) sex významně zvyšují riziko orofaryngeálních karcinomů (p = 0,002, resp. 0,009). HPV 16 infekce ve spojení s kouřením a abúzem alkoholu vede k OR 19,4, nicméně tyto faktory se jeví jako nezávislé [10]. Prevalence HPV v orální oblasti je vyšší u mužů než u žen a stále se zvyšuje [11].
Karcinom penisu
Karcinom penisu má incidenci menší než 1 na 100 000 mužů a z toho 47 % případů je HPV pozitivních. Tvoří tak 0,5 % karcinomů v mužské populaci.
V dvojitě slepé randomizované intervenční studii účinnosti kvadrivalentní HPV vakcíny bylo po 2,9 roku sledováno 4065 zdravých mužů ve věku 16–26 let. V intention-to-treat (ITT) populaci bylo zjištěno 36 genitálních lézí (genitální bradavice, penilní intraepiteliání neoplazie – PIN) v očkované a 89 v placebové skupině, což ukazuje na snížení o 60,2 % (95% CI: 40,8–73,8), při sledování lézí způsobených očkovacími typy HPV o 65,5 % (95% CI: 45,8–78,6).
V per protokol (PPE) populaci (tedy populaci HPV naivní) byly zjištěny 3 léze v očkované a 32 lézí v placebové skupině, což znamená účinnost 90,6 % (95% CI: 70,1–98,2). Záleží také na sexuální orientaci probandů (tab 4).
Tabulka 4: Účinnost kvadrivalentní vakcíny u mužů

V per protokol populaci nebyla zaznamenána žádná penilní intraepiteliální neoplazie (PIN) jako přednádorová léze penisu, v placebové skupině čtyři případy. To jsou příliš malá čísla k ověření signifikantní ochrany (účinnost 100 % – 95% CI: −52,1–100,0) [12].
Anální karcinom
Incidence análního karcinomu (karcinomu řiti) v populaci je 1,2 na 100 000. V 71 % je spojen s HPV infekcí. Výskyt automaticky neznamená anamnézu análního styku, ale ten vzhledem k snadné zranitelnosti sliznice anu při této aktivitě a tím existenci vstupní brány infekce významně zvyšuje riziko. Homosexuální muži tak mají incidenci 5,1/100 000, a HIV pozitivní homosexuální muži dokonce 45,9/100 000. Prekurzorem análního karcinomu je anální intraepiteliální neoplazie (AIN).
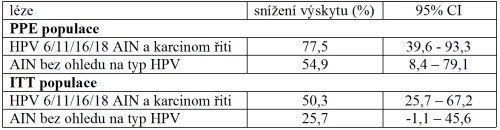
V podskupině výše uvedené studie účinnosti kvadrivalentní vakcíny u mužů bylo sledováno 598 homosexuálních mužů ve věku 16–26 let. Ochrana před perzistentní anální infekcí HPV 6/11/16/18 dosáhla 59,4 % (95% CI: 43,0–71,4) v ITT skupině, a dokonce 94,9 % (95% CI: 80,4–99,4) v PPE skupině (tab. 5). Po dobu studie nebyla hlášena žádná zdravotní nežádoucí událost [13].
Tabulka 5: Účinnost kvadrivalentní vakcíny v prevenci AIN u homosexuálních mužů
Imunogenita a další sledování
Ačkoli víme, že hladina protilátek není u HPV infekce úměrná míře ochrany, je z pohledu dlouhodobé účinnost vakcíny slibné, že při stanovení pomocí cLIA je po 6 letech po očkování 84 % mužů antiHPV6 séropozitivních, 87 % antiHPV11 séropozitivních, 97 % antiHPV16 séropozitivních a 48 % antiHPV18 séropozitivních. Při stanovení IgG LIA je to 89 %, 86 %, 100 %, resp. 82 %.
Muži očkovaní kvadrivalentní vakcínou Silgard ve věku 16–26 let v základní studii budou v prodloužení studie sledováni po dobu 10 let.
Dvoudávková očkovací schémata
Na základě výsledků dvou studií hodnotících imunitní odpověď a bezpečnost dvoudávkového schématu bivalentní vakcíny Cervarix u mladých dívek ve věku 9–14 let byla schválena v prosinci 2013 Evropskou lékovou agenturou (EMA) změna v SPC ve smyslu možnosti použít toto schéma u dívek do věku 14 let. Hodnocení potvrdilo, že imunitní odpověď u dívek ve věku 9–14 let po dvou dávkách není horší než po třech dávkách u dívek ve věku 15–25 let a kvalita imunitní odpovědi je srovnatelná s třídávkovým schématem. Bezpečnostní profil je stejný jako u třídávkového schématu. K dispozici jsou zatím čtyřletá data.
Očkovací schéma bivalentní vakcíny závisí na věku subjektu (tab.6).
Tabulka 6: Implementace dvoudávkového očkovacího schématu pro bivalentní vakcínu

Také kvadrivalentní vakcína Silgard/Gardasil získala v únoru 2014 pozitivní stanovisko Evropské komise pro humánní léčivé přípravky (CHMP) k používání dvoudávkového schématu u dívek a chlapců ve věku 9–13 let.
Toto stanovisko je podpořeno výsledky kanadské studie publikované v časopise JAMA v roce 2013. Ve studii nebylo dosaženo 1 měsíc po poslední dávce nižších geometrických titrů protilátek u 259 dívek ve věku 9–13 let po aplikaci dvou dávek vakcíny ve schématu 0.–6. měsíc ve srovnání s 310 ženami ve věku 16–26 let nebo s 261 dívkami ve věku 9–13 let, kterým byly aplikovány 3 dávky v registrovaném schématu 0.–2.–6. měsíc. V protilátkové odpovědi nebylo dosaženo horších výsledků u 9–13letých dívek s 2dávkovým schématem ve srovnání s dívkami s 3dávkovým schématem pro všechny vakcinální genotypy HPV při sledování 1 měsíc po poslední dávce.
I u kvadrivalentní vakcíny tedy nyní volba schématu záleží i na věku očkovance (tab. 7). Základním rozdílem zůstává možnost očkovat kvadrivalentní vakcínou i chlapce a širší ochrana i proti LR typům HPV 6 a 11.Tabulka 7: Implementace dvoudávkového schématu pro kvadrivalentní vakcínu

Závěr
Očkování chlapců ve věku 11–12 let je od roku 2011 doporučeno v USA, Austrálie zahájila plošné očkování chlapců od února 2013, dále je obecně nejen v ochraně před s HPV spojenými onemocněními, ale také k posílení celkové imunity populace a přerušení řetězce infekce hrazeno v Kanadě, Rakousku a Německu.
Také v České republice některé pojišťovny přispívají na očkování chlapců, nyní hradí VZP jednu z dávek v dvoudávkovém očkovacím schématu.
Očkování kvadrivalentní vakcínou významně snižuje výskyt s HPV spojených nemocí, jak bylo prokázáno u zevních genitálních lézí i análního karcinomu. Očkování by měli podstoupit zejména homosexuální muži. Nicméně z očkování profitují prakticky všichni chlapci a muži ve věku 9–26 let bez ohledu na sexuální orientaci. Výrazným přínosem je vakcinace mužů i pro jejich sexuální partnerky či partnery.
- European Centre for Disease Prevention and Control: Introduction of HPV vaccines in EU countries – an update. Stockholm. ECDC 2012, 40 p.
- Fait T., Dvořák V., Skřivánek A. et al.: Epidemiologie genitálních bradavic mezi ženami v České republice. Čes Gynek 2012, 77, 4, s. 360–3
- Fenton K. A., Lowndes C. M. Recent trends in the epidemiology of STI in the European Union. Sex Trans Infect 2004, 80, p. 255–63
- Desai S., Wetten S., Woodhall SC. et al.: Genital warts and cost of care in England. SecTrans Infect 2011, 87 (6), p. 464–8
- Garland S. M., Hernandez-Avila M., Wheeler CM. et al.: Quadrivalent Vaccine against Human Papillomavirus to Prevent Anogenital Disease. NEJM 2007, 356, p. 1928–43
- Fairley C. K., Hocking J. S., Gurrin L. C. et al.: Rapid decline in presentation of genital warts after the implementation of a national quadrivalent human papillomavirus vaccination programme for young women. Sex Transm Infect 2009, 85, p. 499–502
- Gertig D. M., Brotherton J. M., Saville M.: Measuring human papillomavirus (HPV) vaccination coverage and the role of the National HPV Vaccination Program Register, Australia. Sex Health. 2011, 8 (2), p. 171–8
- Gallagher T. Q., Derkay C. S.: Recurrent respiratory papillomatosis. Curr Opin Otolaryngol Head Neck Surg 2008, 16, p. 645–55
- Dubová J., Vydrová J., Bendová O. et al.: Výsledky vakcinace proti HPV u pacientů s rekurentní papilomatózou hrtanu. Prostrad Med 2012, 13, s. 921–3
- D´Sousa G., Kreimer A., Viscidi R. et al.: Case-Control Study of Human Papillomavirus and Oropharyngeal Cancer. NEJM 2007, 356, p. 1944–56
- Gillison M. L., Broutian T., Pickard R. K. et al.: Prevalence of oral HPV infection in the United States, 2009-2010. JAMA 2012, 15; 307 (7), p. 693–703
- Giuliano A. R., Palefsky J. M., Goldstone S. et al.: Efficacy of quadrivalent HPV vaccine against HPV Infection and disease in males. N Engl J Med 2011, 364 (5), p. 401–11
- Palefsky J. M., Giuiliano A. R., Goldstone S. et al.: HPV valine against anal HPV infection and anal intraepithelial neoplasia. N Engl J Med 2011, 365, p. 1567–85
Kurz je již bez kreditace, vhodný k edukaci
Byl pro Vás kurz přínosný? Rádi byste se k němu vyjádřili? Napište nám − Vaše názory a postřehy nás zajímají. Zveřejňovat je nebudeme, ale rádi Vám na ně odpovíme.
Přihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



